Estenose
em vermelho, destacado o forame lateral;
em amarelo, as raízes nervosas
Estenose vertebral, está aí mais um termo que é pouco falado. Ela ocorre quando os orifícios da coluna, por onde passam os tecidos e nervos, se estreitam devido a diferentes razões.
O que é a estenose vertebral?
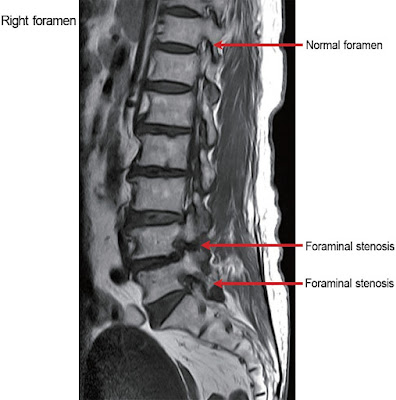
Estenose é a diminuição do espaço dos forames vertebrais. Forames são os orifícios presentes nas vértebras e na nossa coluna.
No caso da nossa coluna, ela pode ocorrer em dois espaços. O primeiro desses espaços é o forame medular (também chamado de canal medular), o espaço por onde passa a medula espinhal, como podemos ver na figura abaixo. Neste caso, temos o que se chama de estenose central.
estenose central degenertiva
O segundo espaço é o forame intervertebral, que é esse espaço ao lado das vértebras por onde passam as raízes nervosas. Também é chamada de estenose lateral. Esse espaço é formado pela sobreposição de uma vértebra na outra.
estenose foraminal degenerativa
Ou seja, sempre quando esses espaços diminuírem de tamanho - qualquer que seja a causa - temos uma situação de estenose vertebral. Porém, geralmente se usa o termo estenose para se referir à estenose de origem degenerativa, ou seja, das alterações dos tecidos que ocorreram ao longo do tempo, diminuindo o espaço dos forames.
Guardem o termo "forame". Vamos utilizá-lo ao longo do texto para nos referirmos a esses locais onde ocorre a estenose.
E quais as consequências da Estenose?
A estenose PODE causar (atenção à palavra "pode" - não estamos dizendo que - obrigatoriamente - causa) sintomas.
No primeiro caso que mencionamos, a medula espinhal pode ser comprimida, e termos casos do que chamamos de mielopatia, ou seja, sintomas decorrentes da compressão da medula espinhal. No caso da coluna lombar, abaixo da segunda vértebra lombar, pode haver a compressão dos tecidos nervosos que ainda não saíram do canal espinhal (não há mais medula espinhal nessa região, mas sim os prolongamentos dela, na forma de feixes de nervos), podendo gerar a chamada Síndrome da Cauda Equina (dor intensa, sintomas neurológicos, perda da sensibilidade na região interna as coxas, perda de controle dos esfíncteres - falaremos com mais detalhes em outro artigo) .
No segundo caso, pode haver compressão das raízes nervosas, e sintomas como dores, ciática,formigamentos e outros, decorrentes da compressão do nervo (conforme falamos no artigo de dor ciática).
Você disse que a estenose pode causar sintomas. Quer dizer que é possível ter estenose sem ter sintomas?
Sim, é possível ter estenose sem ter qualquer sintoma e, além disso, pessoas com sintomas podem permanecer "estáveis" por muito tempo, ou mesmo melhorar, sendo que somente numa pequena porcentagem dos casos há piora que necessite de tratamento.
E como se diagnosticaria a estenose?
Clinicamente haveria aumento dos sintomas nos movimentos em que há redução do espaço dos forames, e melhoria quando se realiza os movimentos em que o espaço aumento. Um exemplo clássico é a melhoria dos sintomas ao sentar e piora deles ao se levantar ou ficar em pé. A inclinação para o mesmo lado dos sintomas seria outro movimento que poderia gerar aumento dos sintomas.
E o que causa a estenose vertebral?
Várias são as possíveis causas. Citamos algumas:
. envelhecimento e/ou degeneração intervertebral
. hérnias de disco (protrusões, extrusões, etc)
. espondilolistese
. fraturas
. tumores e outras doenças
Como o envelhecimento e/ou a degeneração intervertebral promovem a estenose?
A degeneração intervertebral, assim como outras alterações das vértebras, podem ser vistas como uma consequência inevitável do processo de envelhecimento do ser humano. Pode haver um espessamento dos tecidos ósseos e/ou ligamentares das vértebras, paralelamente a uma diminuição da espessura do disco intervertebral, o que vai fazer com que os espaços que citamos diminuam (mostrar figuras). Falaremos mais destas alterações no artigo sobre degeneração intervertebral.
estenose causada pelo espessamento
do ligamento amarelo (setas partilhadas) e
estenose lateral (foraminal)
E as hérnias de disco? Como podem causar a estenose?
As hérnias de disco, sejam protrusões, extrusões ou sequestros vão diminuir o espaço livre e comprimir as estruturas. Embora não sejam considerados casos de estenose propriamente ditas, são condições que, mecanicamente, se podem se assemelhar. Uma protrusão discal maciça, por exemplo, pode gerar sintomas similares aos das estenoses propriamente ditas.
E a espondilolistese?
A espondilolistese é o deslizamento da vértebra de cima sobre a de baixo, geralmente ocorrendo na coluna lombar. Quando isso acontece há uma diminuição tanto do forame medular quanto do forame intervertebral. Muitas vezes está associada à hiperlordose lombar.
estenose central causada por espondilolistese
(em destaque na imagem da esquerda - editado)
- rx à esquerda, ressonância à direita -
E as fraturas?
Fraturas de coluna podem tanto causar deslocamento do tecido ósseo (similarmente à espondilolistese) quanto o processo de cicatrização pode produzir espessamento ósseo. Ambos poderiam ocupar o espaço dos forames.
E a respeito de tumores e outras doenças?
Tumores e outras doenças podem ocupar o espaço dos forames.
No próximo artigo falaremos da degeneração intervertebral. O conceito de degeneração intervertebral engloba todos esses conceitos que trabalhamos até agora (hérnia de disco, espondilólise e espondilolistese e estenose vertebral). Vamos a ele clicando aqui.
Referências:
1. Covaro A, Vila-Canet G, de Frutos AG, Ubierna MT, Ciccolo F, Caceres E. Management of degenerative lumbar spinal stenosis: an evidence-based review. EFORT Open Reviews. 2016 Jul 14;1(7):267–74.
2. Jacobson RE, Granville M, Hatgis, DO J. Targeted Intraspinal Radiofrequency Ablation for Lumbar Spinal Stenosis. Cureus [Internet]. 2017 Mar 10 [cited 2017 May 15]; Available from: http://www.cureus.com/articles/6440-targeted-intraspinal-radiofrequency-ablation-for-lumbar-spinal-stenosis
3. Lee SY, Kim T-H, Oh JK, Lee SJ, Park MS. Lumbar Stenosis: A Recent Update by Review of Literature. Asian Spine Journal. 2015;9(5):818.
4. http://tratamentoherniadedisco.blogspot.com.br/p/estenose.html